УЗИ репродуктивной системы женщины
Эндометрий
В секреторную фазу продолжается рост массы эндометрия, в основном за счет стромы, железы становятся извитыми, увеличивается количество слизи и гликогена. При ультразвуковом исследовании, эхогенность эндометрия выше эхогенности неизмененного миометрия, вплоть до исчезновения линии смыкания передней и задней стенок слизистой. В некоторых случаях определяется неоднородная структура слизистой, в которой могут визуализироваться мелкие ан- и гипоэхогенные включения, представляющие собой расширенные за счет секрета выводные протоки желез.
В секреторной фазе продолжает увеличиваться толщина эндометрия, однако темпы прироста снижаются, в этом случае максимальной толщиной следует считать 15 мм.
Если обнаруживается превышение на 2-3 мм, то тогда необходимо динамическое наблюдение для исключения патологического процесса. Надо отметить, что толщина слизистой несколько уменьшается к началу менструации.
Примерно с середины пролиферативной фазы начинает снижаться эхогенность миометрия, прилежащего к базальному слою, что связано с действием эстрогенов. Гипоэхогенная зона миометрия сохраняется до конца секреторной и не учитывается при измерении толщины эндометрия.
С окончанием репродуктивного периода прекращается циклическая выработка половых гормонов. Эхогенность эндометрия в постменопаузе повышена, структура однородная, граница между слизистой и мышечным слоем четкая, ровная, гипоэхогенная зона прилежащего миометрия сохраняется довольно долго, иногда до 15-20 лет.
Толщина эндометрия постепенно снижается, и если длительность менопаузы составлярг более 5 лет, то величина не должна превышать 4-5 мм.
В некоторых случаях после 15-20 лет отсутствия менструации визуализация срединного комплекса может исчезать.
Так как темпы инволюции матки, в том числе и эндометрия различные, то кроме численных значений толщины слизистой целесообразно учитывать эндометриально-маточный коэффициент, представляющий собой отношение толщины срединного комплекса к переднезаднему размеру тела матки, т.е. ЭМК лереднезадний размер тела матки.
В связи с частичной облитерацией цервикального канала у женщин в постменопаузе иногда наблюдается скопление небольшого количества серозной жидкости в полости матки, называемое серозометрой. Если величина М-эха не нарастает, границы полости сохраняются четкими, ровными, эндометрий однородной структуры и равномерно повышенной эхогенности, это расценивается как вариант нормы, требующей динамического наблюдения 1 раз в год.
Случаи выявления утолщения эндометрия до 6-7 мм в постменопаузе более 5 лет подлежат дополнительным методам диагностики, включая цветовое картирование и допплерографию, а также динамическому эхографическому наблюдению через 3-6 месяцев. Заместительная гормональная терапия у женщин в постменопаузе приводит к некоторому утолщению слизистой и нормой у таких пациенток считается М-эхо до 10 мм.
В тех случаях, когда толщина эндометрия составляет 10-20 мм, показана коррекция проводимого лечения, после чего необходимо повторное ультразвуковое исследование. Если применение гестагенов не уменьшает М-эхо, то рекомендуется раздельное диагностическое выскабливание, желательно под контролем гистероскопии.
Шейка матки
Длина шейки составляет примерно 1/2 от длины тела матки. При рутинном ультразвуковом исследовании шейку не измеряют. Однако, в случае необходимости, который возникает при обследовании при подозрении на аномалии развития или новообразование, а также при подготовке пациенток к проведению экстракорпорального оплодотворения, измерение проводят. Длину шейки определяют в том же сечении, что длину тела матки и значением является расстояние от области наружного зева до внутреннего.
Переднезадний размер измеряют на уровне внутреннего зева и там же при горизонтальном сечении определяют ширину шейки.
Шейка матки визуализируется как образование уплощенно-цилиндрической формы, однородной структуры, эхогенность которой соответствует эхогенности миометрия. В центре определяется гиперэхогенная линия смыкания листков слизистой цервикального канала. Эндоцервикс представляет собой однородную по структуре изоэхогенную ткань или незначительно сниженной эхогенности с нечеткой границей с мышечным слоем. В сагиттальном сечении визуализируется передняя и задняя губа шейки, между которыми находится наружный зев. В отличие от слизистой полости матщи, циклические изменения в эндоцервиксе эхографически не определяются.
В периовуляторный период цервикальный канал несколько расширен за счет слизи, которая визуализируется как небольшое количество анэхогенного содержимого. М-эхо неизмененной шейки вне зависимости от фазы менструального цикла не должно превышать 5-6 мм. В постменопаузальном возрасте форма шейки часто становится конической, слизистая истончается и при ультразвуковом исследовании может не идентифицироваться.
Яичники
Яичники — парные гормонопродуцирующие органы, расположенные по заднему листку широкой связки матки и фиксированные к ней посредством собственной связки, идущей к трубным углам матки, а также брыжейки, прикрепляющейся ниже ампулы маточной трубы. Форма яичников — уплощенно-овоидная. Непосредственно над яичниками располагается ампулярный отдел маточных труб. При трансабдоминальном ультразвуковом исследовании типичной локализацией яичников являются трубные углы, дно и края матки, а при трансвагинальном чаще рядом с наружной подвздошной веной и одноименной артерией.
Учитывая высокую подвижность, положение яичников при ТА и ТВ исследованиях может меняться. Так, например, оба или один из них могут находиться в позадиматочном пространстве, высоко у боко вой стенки таза или иметь унилатеральное положение. После надвлагалищной ампутации матки яичники чаще всего располагаются в непосредственной близости от культи. Ультразвуковая анатомия матки Эхографически строма яичников представляет собой достаточно однородную ткань, эхогенность которой равна эхогенности неизмененного миометрия.
Белочная оболочка, как правило, не определяется, однако, используя внутриполостной датчик на приборах с высокой разрешающей способностью ее удается визуализировать в виде тонкой гиперэхогенной линии по периферии яичника. При ультразвуковом исследовании выявить многочисленные примордиальные и преантральные фолликулы невозможно, поскольку их размеры не превышают 200 мкм. Подавляющее большинство фолликулов на этих стадиях атрезируются.
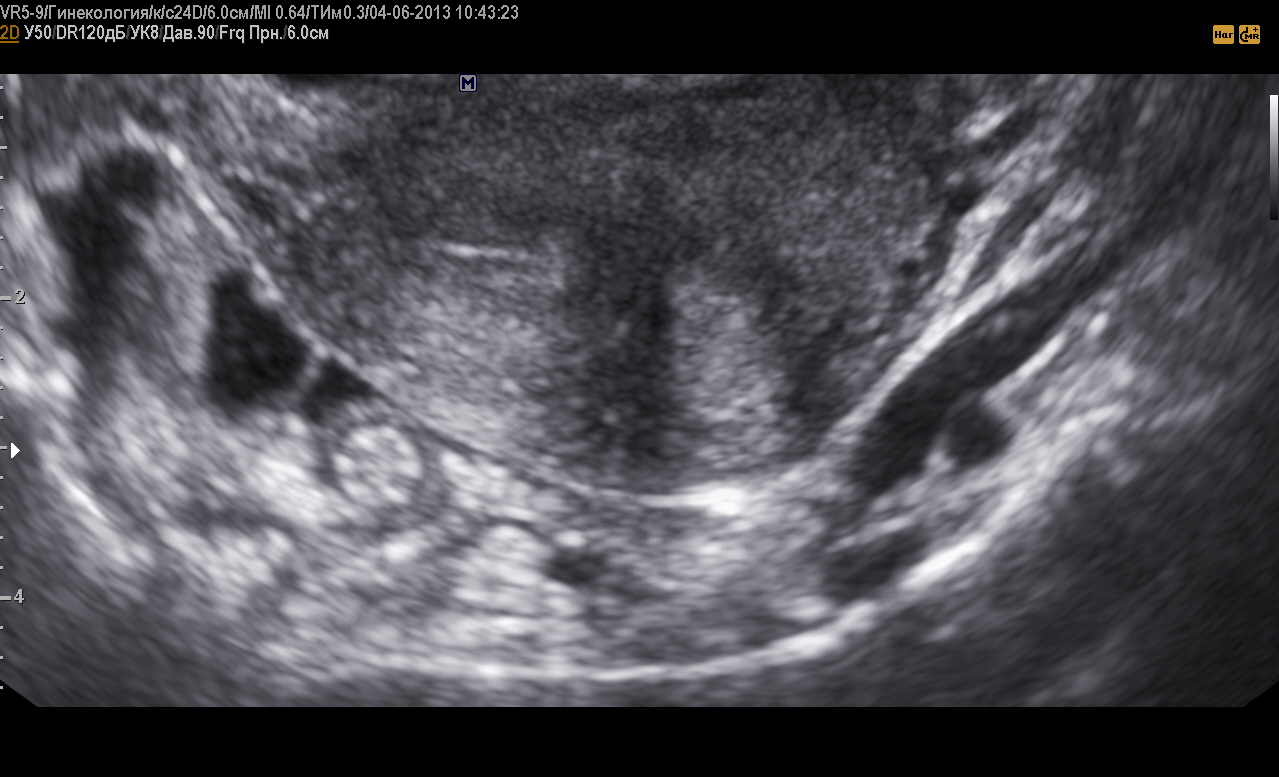
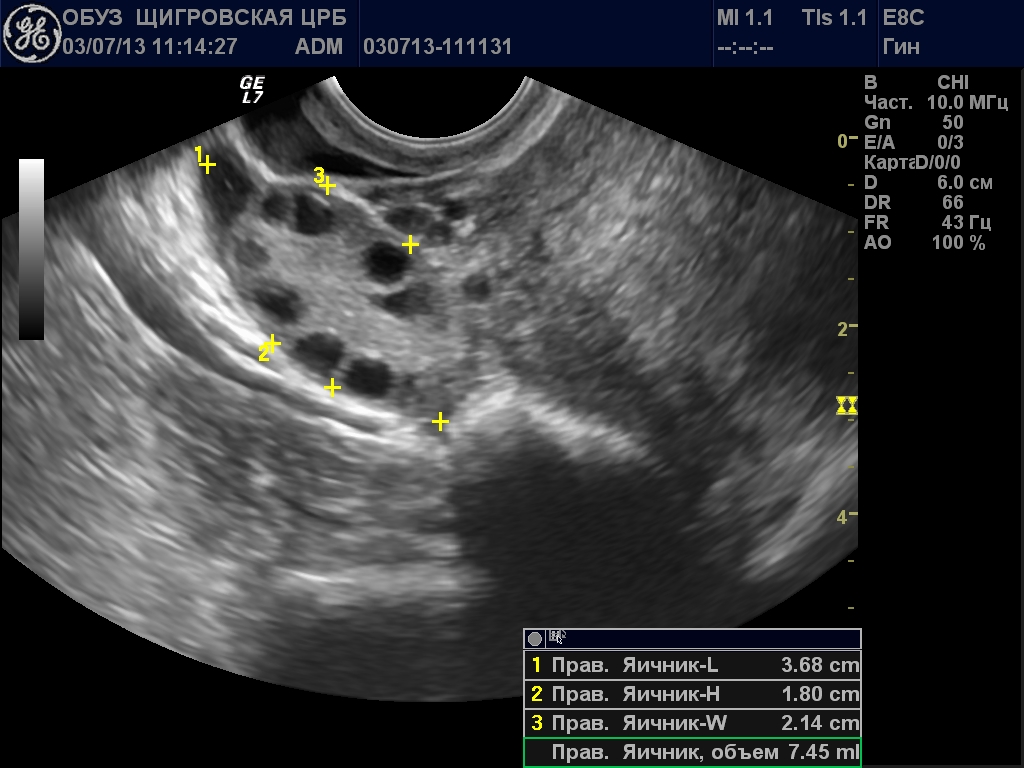
В первую фазу визуализируемую часть фолликулярного аппарата представляют в основном 5-10 третичных, или антральных фолликулов. Они определяются как анэхогенные включения округлой формы, диаметром 2-6 мм, четко отграниченные от окружающей стромы, расположенные преимущественно по периферии, т.е. в корковом слое.
Количество выявляемых фолликулов зависит от возраста пациентки: чем моложе женщина, тем больше определяется анэхо- генных структур, однако, максимально в одном срезе их должно быть не более 10-12 штук. Фолликулогенез начинается под влиянием половых гормонов. Один из фолликулов начинает активно расти, перемещаясь к белочной оболочке яичника, деформируя ее, и к 13-15-му дню достигает 18-22 мм в диаметре и называется преовуляторным фолликулом.
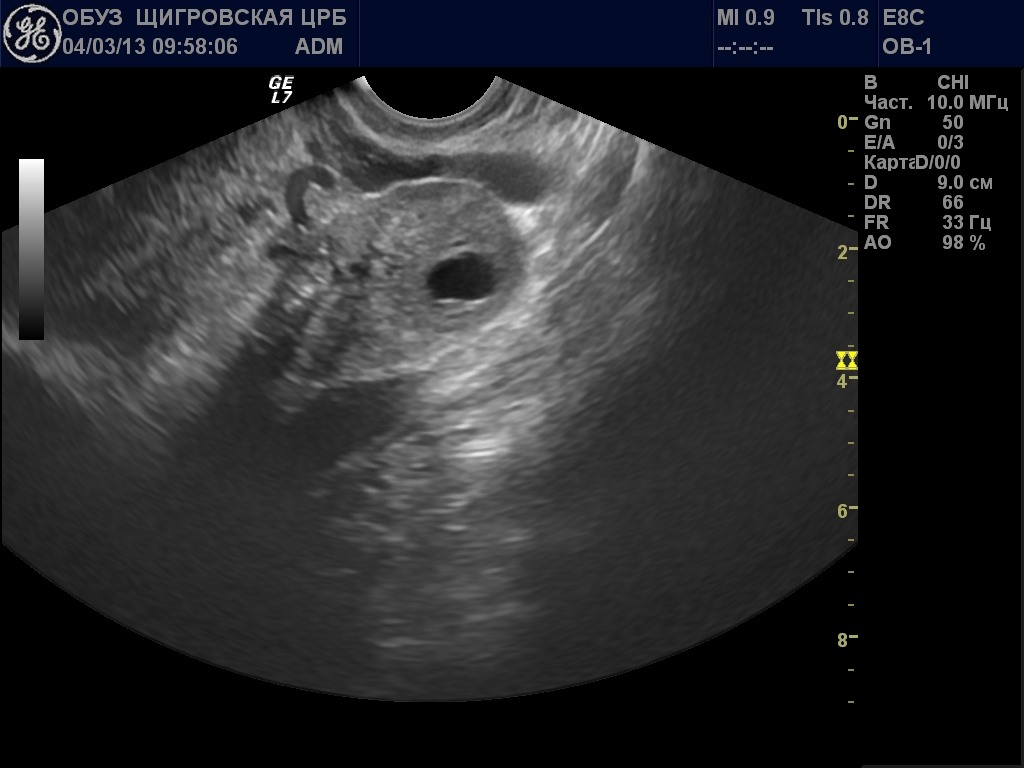
Эхографически созревший фолликул накануне овуляции представлен одпокамерным анэхогенным образованием средним диаметром не менее 17 мм, с фрагментарно утолщенной и неровной стенкой, появлением двойного контура вокруг него и, до 65- 80% случаев, наличием пристеночной дубликатуры, которая, вероятно, является яйценосным бугорком. Под воздействием гонадотропинов, протеолитических ферментов, а также благодаря рефлекторному влиянию окситоцина стенка созревшего фолликула разрывается, и яйцеклетка попадает в брюшную полость, т.е. происходит овуляция, являющаяся окончанием фолликулярной фазы менструального цикла.
Желтое тело имеет меньшие, чем преовуляторный фолликул размеры и в течение всего времени существования отличается выраженным эхографическим полиморфизмом. Оно может быть, как анэхогенным образованием, так и гетерогенным различной степени эхогенности, а также сочетанием неоднородных участков, что связано с морфологическим субстратом желтого тела, представляющего собой кровяной сгусток в чередующихся фазах тромбообразования и лизиса.
На 24-27-е дни цикла желтое тело уменьшается в размерах, его эхогенность несколько повышается, а эхоструктура становится более однородной вплоть до того, что оно нередко плохо визуализируется.






























Leave a Response