Диагностические признаки болезни Кавасаки
Болезнь Кавасаки диагностируют, если у пациента в течение пяти дней и более присутствует лихорадка и обнаруживаю 4-5 признаков заболевания, перечисленных далее, в тех случаях, когда другие возможные причины заболевания отсутствуют:
· двусторонний конъюнктивит;
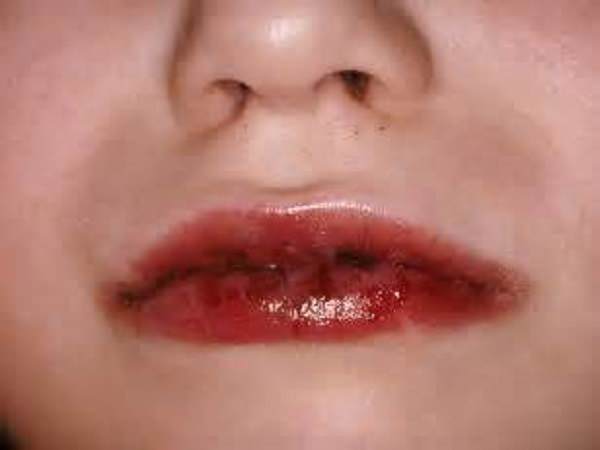
· воспаление слизистых оболочек верхних дыхательных путей (покраснение и отёчность гортани, покраснение и трещины на губах, красный язык);
· полиморфную кожную сыпь;
· периферическую эритему и отёк конечностей, десквамацию кожи промежности;
· аденопатию шейных лимфатических узлов.
Следует отметить, что при лёгких и атипичных формах БК у пациента могут отсутствовать некоторые из перечисленных признаков. В частности, регистрируют случаи, когда единственными признаками БК у больного служат артериит коронарных артерий и постоянная, длительно сохраняющаяся лихорадка. Важно вовремя диагностировать такие формы БК, поскольку без соответствующего лечения поражение коронарных артерий может привести к неблагоприятным последствиям. Именно поэтому при любом подозрении на БК рекомендовано выполнение визуализирующего исследования коронарных сосудов.
У детей изменения в коронарных артериях диагностируют с помощью трансторакальной эхокардиографпи. У взрослых пациентов оценить состояние коронарного кровотока сложнее. Ранее применяли рентгеновскую ангиографию, но в последнее время всё большее распространение получает магнитно-резонансное исследование сосудов сердца. Не исключено, что именно магнитно-резонансная ангиография вскоре станет «золотым стандартом» при исследовании состояния коронарного кровотока у взрослых пациентов и де гей старшего возраста. При лабораторном исследовании у больных с БК обнаруживают повышение СОЭ, увеличение содержания С-реактивного белка, лейкоцитоз со сдвигом лейкоцитарной формулы влево, анемию, пиурию и протеинурию. При подозрении на БК рекомендовано применение специфических методов диагностики:
· общеклиническое исследование крови;
· бактериологическое исследование слизи из носоглотки;
· исследование соскобов со слизистой оболочки носоглотки для обнаружения аденовирусов;
· прямое иммунофлюоресцентное определение антигенных детерминант;
· общий анализ мочи;
· определение концентрации С-реактивного белка;
· ЭКГ;
· трансторакалыгая эхокардиография или магнитно-резонансная ангиография коронарных сосудов;
· определение концентрации мочевины, креатинина, активности глутаматоксалоаце гаттрансаминазы и глутаматпируваттрансаминазы в сыворотке крови.
Дифференциальную диагностику проводят со скарлатиной, синдромом ошпаренной кожи, синдромом токсического шока и аденовирусной инфекцией.
Самый типичный патологический признак БК — васкулит. Чаще всего обнаруживают поражение коронарных артерий, реже — артерий почек, кишечника, конечностей, брыжейки. Гистологически на начальных этапах артериит характеризуется субэндотелиальной инфильтрацией стенок сосудов макрофагами, лимфоцитами и нейтрофилами (lfij. В инфильтратах также могут присутствовать плазматические клетки и эозинофилы (5, 12). В ряде случаев воспаление становится трансмуральным., охватывая всю толщу стенки сосуда, и начинает распространяться по адвентиции, как при узелковом полиар гериите. При БК в инфильтратах содержится меньшее число нейтрофилов, а фиброзный некроз выражен относительно слабо. Гистологические изменения в очагах поражения кожи при БК неспецифичны. Иногда обнаруживают стерильные пустулы, которые образуются преимущественно субкорнеально.
Основные методы лечения БК
Показано, что введение у-глобулина в схему лечения приводит к существенному снижению частоты развития аневризм коронарных артерий и ускорению регресса патологических изменений в сосудах (по сравнению с изолированным назначением ацетилсалициловой кислоты). В течение одной инфузии обычно вводят 2 мг у-глобулина на 1 кг массы тела больного. Ацетилсалициловую кислоту применяют в высоких дозах: по 80-100 мг/кг в сутки в 4 приёма на протяжении 14 дней, затем — по 3-5 мг/кг 1 раз в день на протяжении 7 нед и более.
Другие признаки Аденопатия шейных лимфатических узлов, возможно развитие асептического менингита и пиурии. Иногда из образцов выделяют Staphylococcus aureus При исследовании слизи из носоглотки обнаруживают стрептококки группы А. Экзантема в кожных складках, кожа на ощупь напоминает наждачную бумагу При исследовании образцов, взятых из очагов первичного инфицирования, обнаруживают Staphylococcus aureus и иногда стрептококки группы А. На коже — высыпания, подобные таковым при скарлатине; возможны рабдомиолиз, дисфункция печени, тромбоцитопения.
Иногда наблюдают экссудативный фарингит и конъюнктивит оценивающих эффективность назначения ацетилсалициловой кислоты при БК. На сегодняшний день она служит неотъемлемой частью стандартного регламента лечения при этом заболевании. Что касается использования у-глобулина. то у 89% пациентов с БК положительный терапевтический эффект наблюдают уже после первого введения препарата. У остальных больных сохраняется лихорадка. Таким пациентам рекомендовано введение второй дозы у-глобулина через 48-72 ч после первой инфузии. У 2Д больных, не ответивших на первое введение у-глобулина, после его повторного применения лихорадка исчезает.
Кроме того, при сохранении лихорадки после первой инфузии у-глобулина и повторном введении препарата для её устранения снижается вероятность развития серьёзных осложнений со стороны сердца. В случаях, когда терапевтический эффект отсутствует даже на фоне двукратного введения у-глобулина, требуются дополнительные методы лечения. Таким пациентам назначаю! дополнительные инфузии у-глобулина, внутривенное введение метил- преднизолона. инфликсимаба, циклоспорина и циклофосфамида. Возможно проведение щгазмафереза. По данным клинического исследования, выполненного на относительно малочисленной группе больных, введение метил — преднизолона в дополнение к стандартной (y-глобулин + ацетилсалициловая кислота) терапии вызывает более быстрое исчезновение симптомов заболевания по сравнению со стандартной терапией. Тем не менее введение метилпреднизолона в терапевтический протокол не оказало значимого влияния на количество осложнений со стороны сердца.
Самое тяжёлое осложнение болезни Кавасаки — поражение коронарных артерий, в результате чего 1-2% больных погибают во время острой фазы заболевания вследствие внезапной остановки сердца. В 25% случаев развиваются аневризмы коронаиных артерий. Со временем у 55% таких больных аневризмы спонтанно исчезают, но иногда состояние пациентов отягощается из-за раз- вигия стенозов или окклюзий поражённых сосудов.
Наиболее велик риск развития осложнений у больных с крупными (более 8 мм в диаметре) аневризмами (3J. Такие пациенты должны пожизненно оставаться под пристальным наблюдением врача. Недавно полученные статистические данные показывают, что у пациентов с БК, сопровождающейся выраженными признаками воспаления (повышением содержания С-реактивного белка, амилоида А. ИЛ-6 и растворимых молекул межклеточной адгезии-1 в сыворотке крови), риск развития осложнений со стороны сердца особенно высок. Таким пациентам требуется особое внимание и, возможно, более длительное лечение. Иногда у лиц, перенёсших БК. развивается рецидивирующее крупнопластинчатое шелушение кожи, при этом другие признаки заболевания отсутствуют. Б некоторых случаях усиление шелушения связано с перенесённой инфекцией верхних дыхательных путей.
Иногда клиническое течение БК напоминает картину заболеваний, вызванных действием некоторых бактериальных токсинов или вирусных инфекций. Необходимо уметь своевременно диа1ностировать эту патологию, поскольку ранняя диагностика позволяет вовремя начать лечение у-глобулином и существенно снизить риск развития тяжелых осложнений со стороны сердца.





























Leave a Response