Детальное сканирование частей тела плода
Глазницы
Из трансталамической плоскости датчик поворачивают в направлении, противоположном применявшемуся для сканирования полушарий мозжечка. Теперь можно визуализировать костный каркас глазниц и гипоэхогенный хрусталик. В 20 недель расстояние между глазницами равно диаметру глазницы. В определенных случаях необходимо измерять эти расстояния, а также экстраорбитальный размер от наружного края одной глазницы до наружного края другой. Полученные результаты сравнивают с соответствующими таблицами. Гипертелоризмом называют слишком большое расстояние между глазницами, гипотелоризмом — слишком малое.
Губы
Из трансталамической плоскости датчик поворачивают на 90° и получают изображение во фронтальной плоскости, затем перемещают его в сторону лица плода. Для того чтобы осмотреть губы, необходимо слегка наклонить датчик. В такой проекции можно выявить расщелину губы.
При сканировании в сагиттальной плоскости можно осмотреть профиль лица. Такая необходимость возникает в случаях подозрения на микрогнатию. Однако детальное сканирование и визуализация профиля лица и глаз определяется ведомственной политикой, поскольку отнимает много времени и не всегда выполнимо.
Шея
Обычно не визуализируется как отдельное образование за исключением увеличения за счет жидкостного или солидного образования.
Необходимо запомнить
- БПР позволяет определить срок беременности в периоде с 13-й до 22-й недели с точностью в пределах 5—10 дней. После этого срока точность определения срока беременности намного ниже.
- МРМ в миллиметрах соответствует сроку беременности в период от 15 до 25 недель.
- Диаметр большой цистерны в норме не превышает 10 мм.
- Ширина заднего рога бокового желудочка более 10 мм свидетельствует о вентрикуломегалии.
- К 20 неделям межглазничное расстояние равно диаметру глаза.
При детализированном сканировании в 20 недель выявлена солидная опухоль шеи. Впоследствии у пациентки развилось многоводие, пришлось вызвать преждевременные роды. Ребенок умер вскоре после родов из-за гипоплазии и компрессии трахеи.
Наиболее часто встречается такой порок развития позвоночника, как расщелина, когда дорсальные дужки позвонков не соединены между собой. Чаще всего такая аномалия локализуется в пояснично-крестцовом отделе.
Существует несколько вариантов расщелин позвоночника.
Прогнозировать исход этой аномалии затруднительно, поскольку движения нижних конечностей плода не позволяют определить их функциональное состояние. Наиболее целесообразным представляется деление этой патологии на 4 категории
- Скрытое незаращение дужки позвонка — дефект закрыт кожей, его можно выявить по пучку волос. При УЗИ, как правило, не выявляется, неврологическими нарушениями обычно не сопровождается.
- Менингоцеле — выбухание через дефект оболочек спинного мозга; выпячивание покрыто только кожей и не содержит нервной ткани.
- Миеломенингоцеле — выпячивание мозговых оболочек вместе стканью спинного мозга. Обычно этот дефект покрыт тонкой мембраной.
- Миелоцеле — самый крайний вариант, когда грыжевого выпячивания нет и спинной мозг лежит в области дефекта открыто и имеет виддеформированной тонкой пластинки или желоба.
В случае миеломенингоцеле обычно происходит смещение спинного мозга и мозжечка в каудальном направлении, что приводит к закупорке большого затылочного отверстия и развитию гидроцефалии. При УЗИ головы определяются соответствующие изменения.
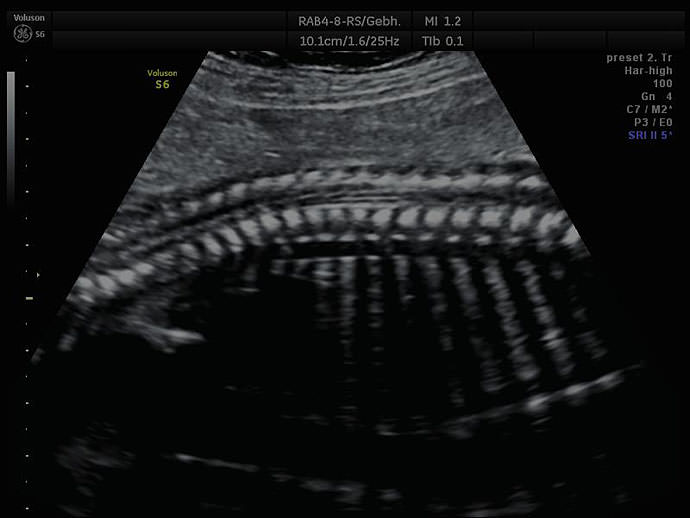
Исследование позвоночника плода включает визуализацию трех первичных центров окостенения и кожи, покрывающей позвоночник. Центры окостенения находятся в теле каждого позвонка и основании каждого поперечного отростка. Все эти центры видны к 20 неделям, за исключением расположенных в крестцовом отделе. Остистые отростки позвонков не видны.
- Перед исследованием позвоночника всегда сканируют головной мозг, поскольку именно здесь появляются изменения, обусловленные расщелиной позвоночника — признак «лимона», «банана», вентрикуломегалия, малые БПР и мозжечок, исчезновение большой цистерны. В этих случаях на 16—20-й неделе целесообразно исследовать уровень альфа-фетопротеина. Если его уровень меньше, чем среднее, умноженное на 2, то вероятность того, что у плода может быть открытый дефект нервной трубки, составляет менее 1 на 1000.
- Визуализируют плод в продольной плоскости и, концентрируясь на позвоночнике, передвигают датчик для получения изображения в парасаггитальной проекции, при этом убеждаются в том, что кожа непрерывно покрывает позвоночник по всей длине. В этой проекции также виден центральный и один из задне-боковых центров окостенения.
- Затем поворачивают датчик на 90° и, начиная от шейного отдела позвоночника, визуализируют все позвонки в поперечной плоскости. Визуализируют центры окостенения, которые в норме находятся в непосредственной близости от спинного мозга. В области дефекта определяется значительное расхождение боковых центров окостенения, при этом можно выявить выпячивающийся мешок.
- Завершая исследование, визуализируют позвоночник во фронтальной плоскости. При этом определяется картина «железнодорожной колеи», обусловленная центрами окостенения — задне-боковые центры расположены параллельно друг другу. В области расщелины позвоночника, что чаще всего наблюдается в пояснично-крестцовом отделе, происходит смещение задне-боковых центров окостенения. Для того чтобы не допустить гипердиагностики, учитывайте, что в норме в верхнешейном отделе позвоночника вблизи головы определяется значительное расширение пространства между первичными центрами окостенения, а в поясничном отделе — незначительное расширение.
- Всегда исследуйте нижний отдел позвоночника, где может развиваться крестцово-копчиковая тератома, которая обычно выглядит в виде большого образования с неравномерными гиперэхогенными участками.





























Leave a Response