Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс (ПМР) — нередко встречающееся проявление различной врожденной и приобретенной патологии мочеточника, пузырно-мочеточникового сегмента, нижних отделов мочевых путей, одна из частых причин пиелонефрита и недостаточности почек. ПМР обнаруживают у каждого четвертого ребенка с инфекцией мочевых путей.
Непосредственных этиологических факторов, вызывающих обратное затекание мочи из мочевого пузыря в мочеточник, много, но для возникновения рефлюкса все они должны сопровождаться нарушением нормального анатомо-физиологического состояния пузырно-мочеточникового сегмента.
Среди врожденных аномалий наиболее часто обнаруживают зияние мочеточникового отверстия, латеральную его эктопию, значительное укорочение или полное отсутствие интрамурального отдела мочеточника, нарушение проходимости мочеточниково-пузырного сегмента. При подобных состояниях имеется или вторично наступает укорочение интрамурального отдела мочеточника, его экстравезикализация; юкставезикальная часть мочеточника теряет гибкость, подвижность, нарушается функция мышечныхволокон юкставезикального и интрамурального отдела мочеточника. Ход мочеточника через стенку пузыря приобретает не косое, а более перпендикулярное направление. Все это способствует образованию ПМР.
То же самое происходит при удвоении мочеточника, уретероцеле, а также в тех случаях, когда мочеточник открывается в области дивертикула мочевого пузыря. В этих условиях мочеточник в месте впадения в пузырь не имеет нормального связочного аппарата и мышечных волокон. Значительную роль в нарушении функции мышечной ткани, расположенной в области мочеточникового отверстия, играет инфекция мочевых путей. Например, при цистите прогрессирование воспаления приводит к альтеративно- пролиферативным изменениям неис- черченной мышечной ткани интрамурального отдела мочеточника, замещению ее рубцовой тканью и склерозированию, в результате чего мочеточник превращается в ригидную трубку.
Клиническая картина ПМР часто имеет стертый характер. Нередко ПМР обнаруживают у детей случайно, при обследовании в клинике по поводу рецидивирующей инфекции мочевых путей.
У новорожденных и детей грудного возраста пиелонефрит на фоне ПМР протекает остро, бурно и проявляется нарушением функции желудка и кишок, повышением температуры тела, отсутствием аппетита, явлениями менингизма и др.
У детей более старшего возраста основным проявлением ПМР является пиурия, так как почти .у всех из них имеется пиелонефрит. Отсюда следует, что все дети с инфекцией мочевых путей, особенно рекуррентной, должны быть полностью и всесторонне обследованы. Иногда при ПМР развивается артериальная гипертензия или недостаточность почек.
Наиболее характерным признаком ПМР является боль в поясничной области или в области живота во время или в конце мочеиспускания. Обычно боль наблюдается у больных без выраженной дилатации мочеточниковне менее патогномичным признаком является дву- или трехфазность акта мочеиспускания.
У большинства детей с ПМР выражены явления хронической интоксикации, отставание в росте и физическом развитии от своих сверстников.
Таким образом, клиническая картина ПМР в основном определяется функциональным состоянием почек и сопутствующим пиелонефритом.
Заподозрить наличие ПМР можно у ребенка с рецидивирующей инфекцией мочевых путей, которая не поддается антибактериальной терапии. Большое значение для правильной диагностики имеет тщательно собранный анамнез: дизурия, боль при мочеиспускании, признаки инфекционного поражения мочевых путей, длительность жалоб и др. Имеет значение и наследственный анамнез, так как, по данным некоторых авторов, в части случаев ПМР носит семейный характер.
Аномалии окончания мочеточника
Основными методами диагностики ПМР являются экскреторная урогра- фия и микционная цистография, которые, дополняя друг друга, позволяют судить об анатомо-функциональном состоянии почек и мочевых путей.
У 80 % больных уже на экскреторных урограммах выявляют признаки, позволяющие заподозрить ПМР: расширение нижнего отдела мочеточника, деформация чашечно-лоханочной системы, деформация и уменьшение почки, извитый мочеточник, видимый на всем протяжении; наиболее часто из них встречается расширение нижнего отдела мочеточника.
Цистография, особенно микционная, в большинстве случаев дает вполне объективную информацию.
Достаточно убедительные данные получают при радиоизотопных исследованиях, особенно микционной цисторенографии.
Ввиду разнообразия причин, вызвавших ПМР, существует множество методов лечения этого страдания у детей.
Консервативное лечение показано при постоянном и транзиторном ПМР с отсутствием анатомических и функциональных изменений мочеточниковых отверстий, верхних отделов мочевых путей и почек у больных, которым ранее систематическое лечение не проводилось. Воспалительные и уродинамические изменения под влиянием лечения приостанавливаются или претерпевают обратное развитие. Консервативное лечение заключается в применении активной антибактериальной терапии, основанной на определении резистентности флоры. Больным назначают режим принудительных мочеиспусканий, обильный прием жидкостей, диуретические средства растительного происхождения. Рекомендуется также физиотерапия — сеансы ионофореза с прозерином, УВЧ и др.
Выбор способа оперативного лечения зависит от причин, вызвавших ПМР, возраста ребенка, функциональных и морфологических изменений мочевых путей. В большинстве случаев оперативное лечение многогоэтапное, при двустороннем ПМР оно сопряжено со значительным риском, так как производится на фоне выраженной недостаточности почек.
При нарушениях мышечной ткани в области мочеточниковых отверстий применяются различные антирефлюкс-операции, направленные на реконструкцию пузырно-мочеточникового сегмента и устранение ПМР.
У большинства оперированных детей, даже после исчезновения рефлюкса, остаются явления хронического пиелонефрита, правда, с менее выраженной клинической симптоматикой, чем до операции.
Трезвый и объективный анализ результатов как консервативного, так и оперативного лечения ПМР убеждает, что эта патология является одной из наиболее важных нерешенных проблем детской урологии.
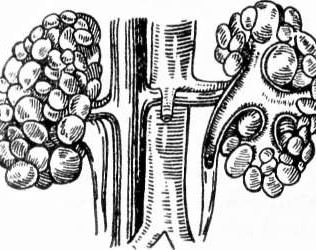
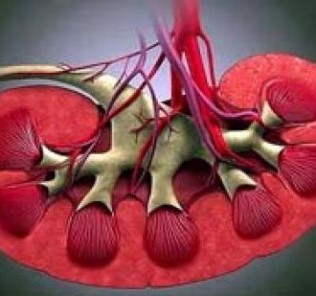
Мочеточник прободает толщу стенки мочевого пузыря сверху вниз и снаружи внутрь, образуя межмочеточниковую складку. В каждом конце этой складки имеется мочеточниковое отверстие, или устье мочеточника, имеющее форму щели, точки, запятой и т. д. Такое расположение мочеточниковых отверстий встречается в огромном большинстве случаев — как при наличии нормальных почек и мочеточников, так и при различных аномалиях мочеточников.
Все перечисленные варианты расположения мочеточниковых отверстий объединяют в группу аномалий окончания мочеточника, первые три из них не имеют самостоятельного значения и рассмотрены нами вместе с соответствующими основными аномалиями.
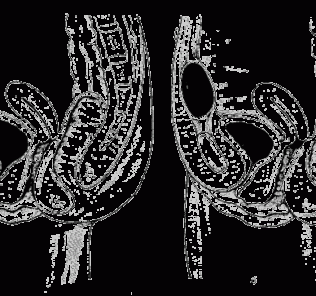
Эктопия устья мочеточника. При внутрипузырной эктопии отмечается неправильное положение мочеточниковых отверстий (соответственно цифрам 4,6, 8 циферблата часов), которое часто сочетается с удвоением мочеточника, уретероцеле и первичным мегауретером. Остается открытым вопрос о значении внутрипузырной эктопии устья для уродинамики. Не исключена возможность вторичного перемещения устья мочеточника при мегацисте любого происхождения (инфравезикальная обструкция, нейрогенный мочевой пузырь).
К группе аномалий окончания мочеточника относятся также случаи, когда он открывается в области дивертикула мочевого пузыря. Некоторые авторы считают такую аномалию двойным мочевым пузырем.




























Leave a Response