Сердце и выносящие тракты, 1 часть
Для визуализации всех четырех камер сердца и выносящих трактов существуют 5 стандартных плоскостей, сканирование в которых гарантирует полное методичное обследование сердца. Эти преимущественно поперечные плоскости получают путем перемещения датчика от нижней части грудной клетки плода к верхней. Это наиболее трудная часть детального сканирования патологии и требует больше времени для освоения.
Благотворительный фонд выпустил контурные схемы этих плоскостей, которые для удобства можно повесить на стене в кабинете или комнате, где проводят исследование. Такая схема способствует теоретической и практической подготовке. На схеме имеется 5 поперечных плоскостей, которые мы приводим в своих иллюстрациях с любезного разрешения фонда.
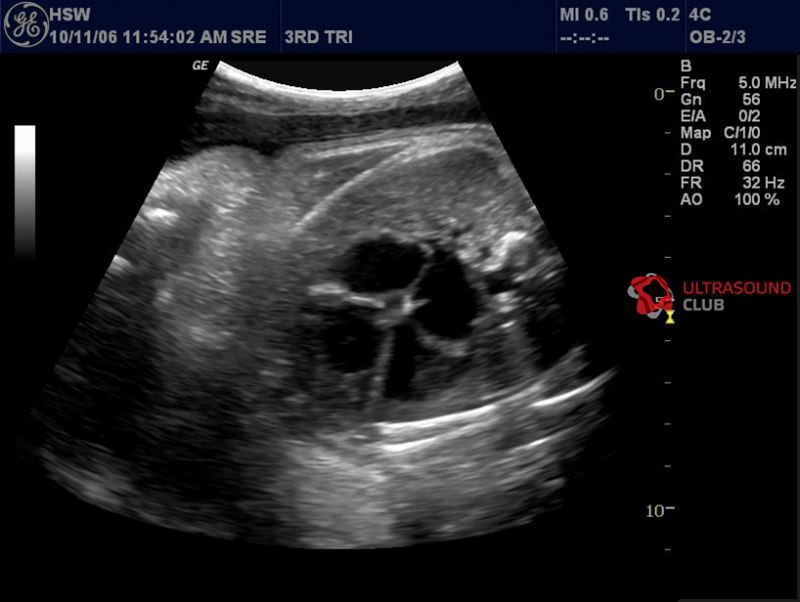
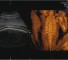
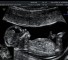
Четырехкамерная плоскость сердца
- Определяют положение плода и выводят на экран изображение живота в поперечной проекции. При этом идентифицируют желудок, который расположен слева.
- Сохраняя положение датчика соответственно поперечной плоскости, его сдвигают по направлению к грудной клетке плода и визуализируют пульсирующее сердце и его четыре камеры. Можно слегка наклонить датчик по направлению к голове плода. Осматривают верхушку сердца и желудок плода, которые находятся с одной стороны, сердце занимает около 1/3 площади сканирования.
- Идентифицируют левое предсердие, которое представляет собой камеру, расположенную рядом с позвоночником плода, и правый желудочек, который расположен наиболее близко к передней грудной стенке. Таким образом, определяют правый и левый отделы сердца и ось сердца, которая отклонена влево. Сердце занимает около 1/3 грудной клетки.
- Проверяют идентичность размеров предсердий, желудочков и их мышечных стенок. В области верхушки ближе к правому желудочку имеется мышечный мостик, называемый мышечной перепонкой, которая может несколько уменьшить размер желудочка. В случае сомнения перепроверьте это, поскольку в данной проекции выявляют гипоплазию правого или левого отделов сердца.
- Анализируют взаимоотношение предсердно-желудочковой перегородки и клапанов. Ультразвуковая картина имеет вид креста, слегка смещенного из-за того, что трехстворчатый клапан расположен немного ближе к верхушке.
- Проверяют интактность межпредсердной и межжелудочковой перегородок. Межжелудочковая перегородка в области клапанов тоньше. Межпредсердная перегородка в норме открыта в средней части, где виден створчатый клапан, открывающийся в фазу систолы. Изображение можно улучшить, слегка наклонив датчик по направлению к голове плода.
Левый выносящий тракт
- Немного сместив датчик кверху и наклонив его по направлению к правому плечу плода, осматривают восходящую часть аорты 1 на всем протяжении ее выхода из желудочка. Это выносящий тракт левого желудочка, проходящий через аортальный клапан. Легче всего его визуализировать, когда межжелудочковая перегородка расположена практически перпендикулярно направлению ультразвукового луча. Передняя стенка аорты должна выглядеть как продолжение межжелудочковой перегородки, а задняя стенка — как продолжение передней створки митрального клапана.
Правый выносящий тракт
- Слегка сместив датчик, продолжают его вращать по направлению к правому плечу плода, визуализируя легочную артерию вдоль ее длинной оси. Эта артерия идет кзади по направлению к позвоночнику плода имеет вид продолжения межжелудочковой перегородки и идет по направлению к правому плечу плода. АК — область аортального клапана.
- Перемещают датчик кверху к верхней части средостения плода. Если смотреть справа налево, то на экране определяется верхняя полая вена, поперечная часть дуги аорты и дуга протока. Оба сосуда соединяются в нисходящей части дуги аорты. Диаметры дуги аорты и протока должны быть одинаковы. Если вы выполнили все пункты, можете отдохнуть.
Легкие
- Для того чтобы получить поперечное сечение легких, выведите на экран проекцию, в которой визуализировали четыре камеры сердца. Изучите эхогенность легких и исключите наличие скоплений жидкости и кистозных полостей.
- Для осмотра легких в сагиттальной проекции приподнимите и переместите датчик на 90°, осмотрите диафрагму, которая имеет вид тонкой линейной структуры, пониженной эхогенности, отделяющей органы брюшной полости от плевральных полостей.
Специалист должен представлять эхогенность легких в норме. Любая жидкость скапливается по периферии плевральных полостей и перикарда и легко выявляется. Объемные образования в грудной полости могут вызывать гипоплазию легких и смещение средостения.
В случае повышения венозного давления появляется плевральный выпот или развивается генерализованная водянка. Повышение внешнего давления на пищевод может приводить к многоводию.
Присутствие в грудной клетке кистозных полостей может свидетельствовать о диафрагмальной грыже. В 75% случаев диафрагмальная грыжа расположена слева, в 20 % — справа, в 5 % — с двух сторон. Левосторонние грыжи выявляются легче, поскольку в этом случае происходит смещение желудка, тогда как справа эхогенность печени и тонкой кишки совпадает с легкими. Подтвердить диагноз можно, выявив перистальтику кишечника в грудной клетке. Часто наблюдается смещение сердца.
В некоторых случаях дефекты в диафрагме не видны до самого рождения, когда происходит изменение внутри плеврального давления и давления в брюшной полости.
Вокруг желудочков сердца определяется анэхогенная зона, обусловленная перикардиальным выпотом. Также отмечался небольшой асцит. При серологическом исследовании установлена парвовирусная инфекция. При повторном сканировании спустя 1 неделю установлено, что выпот исчез и во внутриутробном переливании крови необходимости нет.
Реже кистозные полости в грудной клетке наблюдаются при кистозно-аденоматозных пороках развития легких. КАП характеризуются разрастанием конечных отделов бронхиол с формированием кистозных образований вследствие атрезии бронхов различной степени. При УЗИ эту патологию описывают как макрокистозную либо микрокистозную.
Макрокистозные образования могут быть единичными или множественными, различного размера, но всегда больше 5 мм. Если на фоне этих изменений наблюдается водянка и/или многоводие, выполняют дренирование крупных кист дисцизионной иглой или путем шунтирования.
Дифференциальную диагностику проводят главным образом с диафрагмальной грыжей.
Диаметр микрокистозных КАП меньше 5 мм, причем они имеют вид гиперэхогенных солидных образований. Поражение нижней доли может быть связано с бронхолегочной секвестрацией, когда легочная ткань не сообщается с бронхиальным деревом.





























Leave a Response