Недостаточность почек
В большинстве случаев в моче патологических изменений нет, хотя их наличие не исключает возможности сосудистого происхождения гипертензии (пиелонефрит мог присоединиться впоследствии).
В периферической крови повышено содержание ренина (в норме — 0,0067-0,0011 мг/л), а также нарушено соотношение выделения натрия и креатинина почками. Вычисление производят по формуле раппопорта после определения этих компонентов в моче из каждой почки:
Na в моче из правой почки Na в моче из левой почки Х Сг в моче из правой почки Сг в моче из левой почки
Если произведение меньше 0,6, поражена левая почечная артерия, если больше 1,6 — правая. Впрочем, эту громоздкую процедуру с успехом можно заменить радиоизотопной ренографией, при которой на пораженной стороне отчетливо снижен васкулярный сегмент ренограммы.
Рентгенологическое исследование обычно проводят после ренографии, когда уже известна сторона поражения. При урографии часто обнаруживают «немую» почку или резкое угнетение ее функции. Иногда больная почка выделяет мочу, более насыщенную контрастным веществом, чем здоровая, так как количество мочи, выделяемой пораженной почкой, уменьшено. Сочетание урографически «немой» почки с нормальным состоянием мочевых путей при проведении уретеропиелографии характерно для реноваскулярной гипертензии.
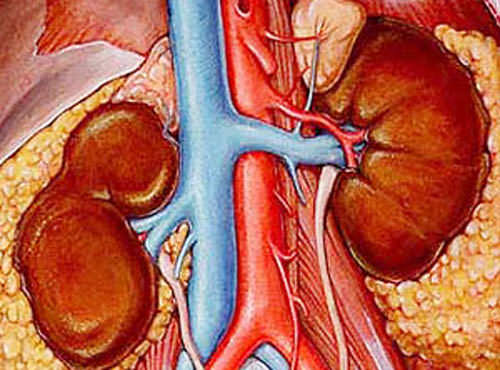
Окончательно диагноз устанавливают с помощью ангиографии, которая позволяет обнаружить наличие сужения или других изменений просвета почечной артерии, обеднение сосудистого рисунка почки. Кроме того, этот метод исследования имеет решающее значение при выборе способа лечения.
Хирургическое лечение реноваскулярной гипертензии является достаточно эффективным и широко применяется.
Предложен ряд пластических органосохраняющих операций, целью которых является улучшение пропускной способности почечной артерии (резекция участка сужения, замещение его дакроновым трансплантатом, аутовеной и др.). В случаях необходимости при одностороннем поражении почечной артерии прибегают и к нефрэктомии.
Недостаточность почек (НП) — это заболевание, при котором нарушаются все функции почек, а именно: выведение из организма продуктов азотистого обмена, водно-электролитный баланс, кислотно-щелочное равновесие, оптимальный уровень эритропоэза и другие процессы, которые совершаются в почках или в которых участвуют почки.
Нарушение функции почек непосредственно обусловлено повреждением всех отделов нефронов; очень редко встречается изолированное повреждение клубочков или канальцев, которое выражается в уменьшении диуреза и относительной плотности мочи.
Наиболее частыми причинами НП в детском возрасте являются врожденные аномалии почек и других мочевых органов, а также приобретенные заболевания — гломерулонефрит и пиелонефрит.
НП может развиваться как при одновременном поражении обеих почек, так и при патологии единственной (врожденно единственной, единственно функционирующей) почки.
В зависимости от вызвавшей причины и темпа развития выделяют две формы недостаточности почек — острую и хроническую.
Острая недостаточность почек
ОНП, обусловленная ренальными факторами, характеризуется поражением почечной паренхимы и обструкцией почечных канальцев при токсико-аллергических состояниях и инфекционных заболеваниях (сепсис, тиф, пневмония).
Среди ренальных факторов, способствующих развитию ОНП, наиболее распространенными являются острый гломерулонефрит, пиелонефрит (первичный и вторичный), а также некроз сосочков почки.
Постренальными факторами ОНП являются обструкция верхних отделов мочевых путей и инфравезикальная обструкция. Эти факторы, создавая препятствие оттоку мочи, вызывают острый уростаз, повышение внутрипочечного давления, понижение ультрафильтрации и в конечном итоге — приводят к появлению олигурии и анурии.
Нужно отметить, что нередко морфологические изменения в почках людей, погибших от ОНП, не соответствуют клиническим проявлениям или выражены не в столь тяжелой степени.
Макроскопически почки увеличены (если нет сморщивания вследствие хронической нефропатии), разрыхлены, дряблой консистенции. Фиброзная капсула легко отходит от почки, корковый слой обескровлен, почечные пирамиды, напротив, наполнены кровью. Больше других отделов почки повреждены канальцы. Некроз наблюдается чаще при нефротоксических формах ОНП, чем при ишемических.
При микроморфологическом исследовании обнаруживают уплощение эпителия дистальных частей канальцев нефронов, наличие в них цилиндров. Расширены и уплощены и клетки проксимальных отделов канальцев, отмечаются инфильтрация и отек интерстициальной ткани, некроз. Эти изменения при различных причинах анурии однотипны.
С помощью ультрамикроскопических и гистохимических исследований выявляют более глубокие изменения: вакуолизацию цитоплазмы, расщепление и отек митохондрий. Процесс расщепления распространяется и на лизосомы, что приводит к высвобождению протеолитических ферментов и аутолизу клеток. Гистохимически обнаружено понижение активности фосфатаз и сукцинатдегидрогеназы, накопление щелочной фосфатазы в цитоплазме.
В начальном периоде ОНП в клинической картине превалируют симптомы вызвавшего ее заболевания. Чтобы установить, когда у ребенка последний раз было мочеиспускание, нужно тщательно расспросить родителей. Кроме того, следует принимать во внимание возможность значительной потери воды и электролитов (рвота, понос), гемолиза (переливание крови), появления острого заболевания почек или обострения хронического и т. д.
Острый некроз почечных канальцев протекает безболезненно, но при обструкции мочевых путей, особенно у детей старших возрастных групп, отмечается боль в поясничной области, животе.
В первой стадии ОНП, несмотря на повышение уровня остаточного азота в крови, общее состояние ребенка удовлетворительное. По мере нарастания азотемии появляются общая слабость, рвота, сонливость, затемнение сознания и др.
В дальнейшем развиваются гипергидратация (отеки) или дегидратация (эксикоз), а также гипокалиемия, гипонатриемия, гипохлоремия, гипокальциемия, гипермагниемия; повышается количество сульфатов и фосфатов, уменьшается концентрация водородных ионов в крови — понижается pH, появляется метаболический ацидоз. Кроме того, в результате изменения белкового состава крови развивается гипопротеинемия, в частности гипоальбуминемия. Одновременно почти всегда наблюдается лейкоцитоз в крови, нарастает анемия. Указанные явления выражены в различной степени, так как часть нефронов не повреждена. По этой же причине ОНП иногда протекает с олигурией, а не с анурией.
В течении ОНП различают четыре стадии: начальную (шок, сепсис, отравление); стадию олиго-анурии (суточный диурез менее 300 мл); стадию восстановления диуреза (суточный диурез более 300 мл); стадию выздоровления (нормализация азотемии).


























Leave a Response