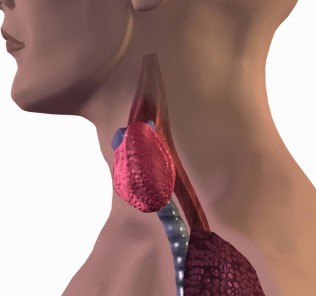
Болезнь Грейвса
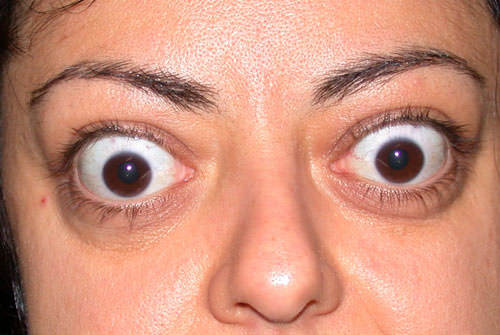
Женщина, 32 лет, без хронических заболеваний, предъявляет жалобы на тремор и непереносимость жары. За последние 6 мес она похудела на 9,5 кг. Вы выявили симптомы гипертиреоза и обнаружили диффузное увеличение щитовидной железы. Мать пациентки лечилась от гипотиреоза. Пациентка выкуривает по 20 сигарет ежедневно. В ближайшем будущем пациентка с мужем хотят завести ребёнка.
Какое обследование необходимо провести?
Нужно ли проводить сцинтиграфию щитовидной железы?
Какие препараты первой линии следует использовать для лечения?
Какова вероятность развития тиреотоксикоза у ребёнка пациентки?
Тиреотоксикоз возникает примерно у 2% женщин и 0,2% мужчин. У молодых пациентов болезнь Грейвса — один из самых частых диагнозов; пик заболеваемости приходится на 20-40 лет. Применяют медикаментозное лечение, терапию радиоактивным йодом или хирургическое лечение. Для купирования тиреотоксикоза препараты первого выбора — производные тиомочевины. Их используют уже более 50 лет. Они безопасны и хорошо переносятся. Приблизительно у 10% пациентов развиваются небольшие побочные эффекты в виде крапивницы, кожных высыпаний, болей в суставах, изменения вкусовых ощущений и тошноты. Такие побочные эффекты обычно не требуют прекращения приёма препарата. Самый серьёзный побочный эффект — агранулоцитоз, встречается менее чем у 0,1% больных. Пациентов следует предупредить о том, что следует сообщать о кожных высыпаниях, ангине или любых других побочных эффектах, что необходимо отразить и в истории болезни. При появлении побочных эффектов следует немедленно выполнить анализ крови и прекратить приём препарата.
Существуют три тионамидных препарата: тиамазол, карбимазол и пропил- тиоурацил. Все эти препараты вызывают одинаковый эффект. Исследований для сравнения этих препаратов проводилось не много. Карбимазол наиболее часто используемый препарат в Великобритании, тогда как тиамазол чаще используют в США и многих европейских странах. Пропилтиоурацил обычно используют как препарат второй линии. Он имеет более короткий период действия, поэтому его следует назначать 3 раза в день. Пропилтиоурацил может нейтрализовывать свободные радикалы, поэтому его, как правило, не используют на фоне и после применения радиоактивного йода, поскольку он может уменьшить эффективность последнего. Кожные высыпания несколько чаще возникают при применении тиамазола, чем при лечении карбимазолом. Пропилтиоурацил — препарат первой линии для лечения очень тяжёлого тиреотоксикоза, поскольку он уменьшает превращение тироксина в трий- одтиронин.
Длительность лечения антитиреоидными препаратами не является основным фактором развития рецидива. Все эндокринологи сталкивались с пациентами, прекратившими принимать препараты через несколько месяцев и не имеющими рецидива, и теми, у кого рецидив возник после продолжительного лечения. Большинство пришло к тому, что пациентов следует лечить по крайней мере 6 мес до нормализации концентрации тиреотропного гормона в сыворотке крови и снижения титра антител к рецептору ТТГ. Более длительное лечение может обусловливать уменьшение размеров зоба, снижая риск рецидива. Именно поэтому лечение следует продолжать более 6 мес; обычно длительность лечения составляет 12-18 мес, более длительное лечение не оправдано.
Большинство эндокринологов сразу начинают лечение с больших доз препаратов, затем уменьшая их, в зависимости от реакции, до поддерживающих. Режим «блокируй и замещай» основывался на предположении об иммуномодулирующей активности антитиреоидных препаратов, которая может изменять естественное течение болезни. Применение высоких доз препаратов требует параллельного лечения тиреоидными гормонами. Два режима терапии сравнивали в 12 исследованиях, охватывающих 1700 пациентов, и была установлена различная реакция на лечение. При продолжительности лечения дольше двух лет частота рецидивов составила около 50% независимо от режима. Увеличение дозы препаратов повышает риск побочных эффектов. Различий в возникновении агранулоцитоза отмечено не было. Однако кожные высыпания чаще встречались на схеме «блокируй и замещай»: 10 против 5% — при титровании дозы [отношение разницы составляет 2,62; 95%, доверительный интервал — 1,2-5,75]. Из-за побочных эффектов количество отказов от лечения было больше в группе «блокируй и замещай».
Предложенное рядом авторов лечение препаратами Ь-Т4 после применения антитиреоидных средств, которое не получило распространения, основано на предположении об уменьшении выделения аутоантигенов из ЩЖ и тем самым снижении вероятности возникновения рецидива. При таком подходе рецидив развился у 31% пациентов, по сравнению с 29% в группе, принимавших плацебо. Ещё один из предлагавшихся подходов подразумевал лечение препаратами L-T4 в сочетании с низкими дозами антитиреоидных препаратов после первичной стабилизации состояния при помощи антитиреоидных средств. Различий в частоте рецидивов обнаружено не было.
После терапии 1311 течение тиреотоксикоза может временно несколько ухудшиться из-за сочетания пострадиационного тиреоидита и повышения уровня антител к рецептору ТТГ. Выраженное обострение встречается менее чем у 1% пациентов. Антитиреоидные препараты часто используют до начала лечения радиоактивным йодом, поскольку это позволяет быстрее начать контроль за симптомами заболевания. Не существует никаких доказательств, что предварительное применение антитиреоидных препаратов предотвращает усиление симптомов тиреотоксикоза после лечения, но увеличение уровня антител к рецептору ТТГ менее выражено, а значит, и обострение протекает легче. Возобновлённое применение антитиреоидных препаратов после лечения радиоактивным йодом позволяет контролировать симптомы, но не влияет на результат. Антитиреоидные препараты прекращают принимать за 4-10 сут до начала лечения радиоактивным йодом, возобновить лечение можно через 7 сут после его окончания.





























Leave a Response