Различные модели кератопротезов
На протяжении почти ста лет испытывались различные модели керато-протезов. Но, к сожалению, шли сплошные осложнения. И каждый раз фильтрация влаги передней камеры, образование фистул, а, следовательно, и гибель глаза.
Отечественное керато-протезирование практически началось в 1935 году, когда академик В. П. Филатов впервые применил сквозное протезирование. Керато-протез был сделан из стекла и тоже имел форму запонки (два конуса, сходящиеся кверху). Он вставлялся в трепанациоиное отверстие (диаметр 3 миллиметра), а сверху прикрывался конъюнктивой. И только 18 лет спустя появились керато-протезы с внутри-роговичной опорной пластинкой с двойным рядом небольших отверстий. В эти отверстия и прорастала как раз роговичная ткань, которая удерживала керато-протез. Стоун (это уже были 1953-1958 годы) решил, что кератопротез надо дополнить интраламеллярной перфорированной пластиной. И желательно большого размера. Подобная пластина в какой-то мере спасала от возможных осложнений. Более того, перфорация способствовала прохождению питательных веществ в передние слои роговицы. Само собой, что она предупреждала и от асептического некроза. А теперь правомочен вопрос: какой же для протеза подходит материал? Как выяснилось, для этой цели годны биологически инертные материалы-тефлон, силикон, дакрон, титан. До сих пор меняется, что, впрочем, и неудивительно, форма и площадь опорной пластины, диаметр и длина оптического цилиндра. Но больше всего офтальмологов сейчас волнует, как в роговице укрепить и бельмо и керато-протез? Немало усилий ушло па профилактику и на борьбу с осложнениями.
Не буду перечислять все модификации протезов. Наблюдения показали, что неперфорированные мембраны, введенные в слои роговицы, приводят к декструкции эпителия роговицы, снижению содержания в нем гликогена и АТФ. Причем в зоне, расположенной непосредственно над имплантатом. Из влаги передней камеры питательные вещества туда поступают с трудом. Этим, собственно, и обусловлены изменения.
Со временем они нарушают тканевый метаболизм и приводят к отторжению имплантата. При имплантации перфорированных дисков степень патологических изменений в роговице резко уменьшилась, поскольку происходят процессы восстановления — нормализации структуры эпителия и содержание гликогена в базальных клетках (С. Н. Багров, 1972 г.).
Площадь перфорации
Изучив причину отторжения различных моделей (около 53 процентов), было решено сократить массу протеза, увеличив при этом площадь перфорации (в опорной пластине) и уменьшив диаметр оптического цилиндра. С 1972 года для имплантации в ожоговые бельма преимущественно применялся керато-протез Федорова — Зуева. Впоследствии этот протез для имплантации в дистрофические бельма был модифицирован Мороз — Глазко.
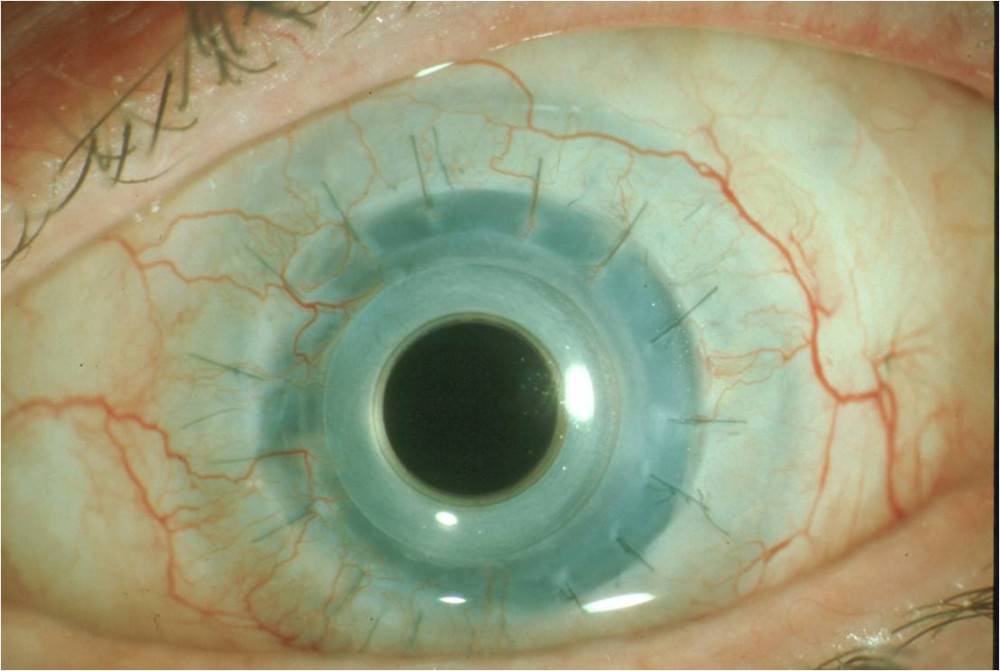
При сквозном керато-протезировании заменяют все слои роговицы в центральной ее части. В глазу с хрусталиком (факичном) преломляющая сила керато-протеза долита быть равна преломляющей силе роговицы эмметропичного глаза до заболевания, а в афакичном глазу приближаться к суммарной рефракции всех оптических сред глаза. Одним из условий высокой остроты зрения и хорошей контрастной чувствительности глаза является наличие на сетчатке резких изображений внешних объектов. Для того чтобы получить после операции максимальную остроту зрения вдаль или вблизи, исследователь и клиницист должны решить ряд оптических задач.
Итак, при определении рефракции керато-протеза для глаза с хрусталиком необходимо знать, какой была рефракция роговой оболочки и клиническая рефракция глаза до заболевания, но, как правило, эти данные получить невозможно. Поэтому на факичных глазах применяют протезы стандартной оптической силы, исходя из того, что преломляющая сила роговицы схематического глаза по Гулынтраму (1909 г.) составляет 43,5 диоптрии.
Если для фактичного глаза практически невозможно рассчитать рефракцию оптической части протеза и подобрать ее индивидуально, то для факичного глаза основной величиной, определяющей оптическую силу керато-протеза, является ось глаза. Эта величина определяется методом ультразвуковой эхо-графии. При двух постоянных величинах, заданных в конструкции протеза (длина оптической части протеза и радиус передней поверхности оптической части), рефракцию протеза можно рассчитать по формуле А. И. Ивашиной. Теперь несколько слов о поле зрения.
За время поиска наиболее удачной модели керато-протезироваиия изменились его традиционные формы. Стремление уменьшить возможность отторжения протеза и нарастание ретро-корнеальной пленки на заднюю поверхность оптического цилиндра заставили исследователей уменьшить диаметр оптической части протеза и увеличить ее длину.
Установление зависимости размеров поля зрения
Однако оба эти размера существенно влияют на величину поля зрения. Установление зависимости размеров поля зрения от диаметра и длины оптической части протеза дает возможность выбрать оптимальное соотношение этих величин.
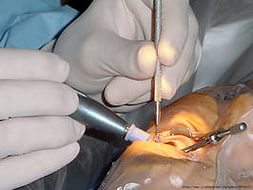
Внедрению керато-протезирования предшествовал тяжелый и долгий путь исканий и сомнений, прежде чем оно прочно утвердилось в офтальмо-хирургии. В настоящее время все офтальмологи признают, что сквозное керато-протезирование — единственный метод лечения тяжелых ожоговых бельм роговой оболочки, ранее считавшихся безнадежными.
Для совершенствования результатов операции необходимы дальнейшие координированные исследования клиницистов, химиков, биохимиков, инженеров-механиков при создании новых моделей керато-протезов и изыскания новых биологических инертных материалов для них.
В настоящее время имеются все основания утверждать, что разработка актуальных теоретических и практических вопросов делает керато-протезирование доступным для широкого круга врачей.
Было бы несправедливо не сказать несколько слов о кандидатской диссертации В. И. Глазко. Итак, Профилактика и устранение осложнений после сквозного керато-протезирования.
На исход операции и на возникновение осложнений влияет первоначальное состояние бельма. Здесь подразумеваются его поверхность и толщина. Естественно, напрашивается вывод, что прежде всего надо укрепить роговицу. Для этого и предлагаются так называемые мелиоративные операции. При различных бельмах применяются самые различные трансплантаты. Попробуем разобраться в этой проблеме. Что же такое ауто-ткани? Это когда с конъюнктивы, со слизистой оболочки и с надкостницы берется кусочек ткани. Если роговица истончена незначительно, да и то только на отдельных участках, следует использовать ауто-конъюнктиву. При обширных и грубых рубцах применяют ауто-слизистую оболочку. Если же поверхность гладкая, а толщина неравномерная, необходимо воспользоваться ауто-надкостницей. Но и это еще не все. В последнем варианте одновременно с имплантацией пластины укрепляют и роговицу.
Толщина передних слоев роговицы
Если же бельмо истончено, да вдобавок имеет бугристую поверхность, пластическую операцию проводят до первого этапа керато-протезирования.
После всех вариантов толщина бельма увеличилась до 1,4 миллиметра. Тогда опорную пластину имплантируют на такую глубину, при которой толщина передних слоев роговицы в 2 раза превышает толщину пластины. Это то сочетание, та прекрасная пропорция, при которой протез редко отторгается, ведь частота асептического некроза снижена более чем в 3 раза. Напомню, к асептическому некрозу чаще всего приводит сильно истонченное бельмо. Интересно, что через два с половиной месяца трансплантат сращивается с бельмом. А к четырем месяцам репаративные процессы в роговице, по существу, закапчиваются. Стоит только добавить, что при этом структурная перестройка в тканях (уплотнение рубца) продолжается до десяти месяцев. По данным Т. И. Ронкииой, имплантацию керато-протеза лучше проводить на стадии «мягкого рубца», до формирования бельма. Обратите внимание на следующее: частота осложнений зависит от конструкции керато-протеза. Исходя из этих соображений, мы и выбираем наиболее совершенную двухсоставную модель Федорова — Захарова. И вот почему: некроз бельма при имплантации такой модели бывает в 6 раз реже, чем при одномоментном керато-протезировании с применением имплантата Чойса — Кардона — Стоуна.
Чем еще хороша эта модель? У нее значительно меньше вес опорной пластины. Ее прямоугольная форма, в свою очередь, уменьшает и площадь расслоения. Толщина и наличие в пластине перфораций (больших) обеспечивает наилучшую адаптацию протеза. Жесткое крепление втулки (естественно, в опорной пластине) исключает трепанацию и делает минимальным разобщение внутренних слоев. Однако при дистрофической роговице лучше годится модель Мороз — Глазко. Она разборная и имплантируется также в два этапа. Здесь опорная пластинка сделана из титана, прямо-угольноовальной формы, с перфорацией. Диаметр оптического цилиндра доведен до 2,8 миллиметра. Соответственно сократился и диаметр отверстия в бельме.
Чтобы исключить образование ретро-протезной мембраны, пришлось длину задней части оптического цилиндра увеличить до 2,25 миллиметра. Имплантируя эту деталь, удается купировать полезную керато-патию и получить остроту зрения от 0,1 до 0,3.

























Leave a Response