Колоноскопия
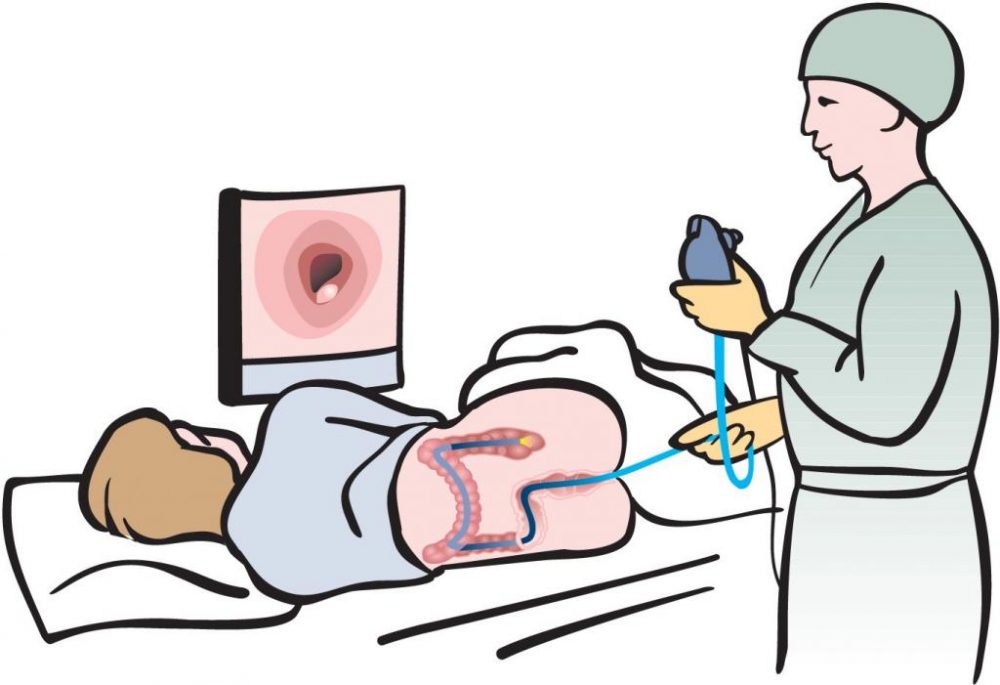
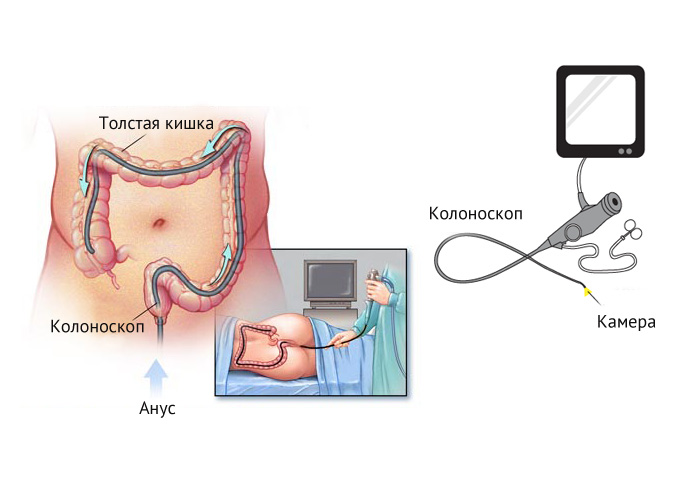
Колоноскопия — инструментальный метод обследования отделов толстого кишечника, который выполняется при помощи колоноскопа врачом-эндоскопистом. Колоноскоп – это полая трубка, состоящая из оптического волокна, оснащенная камерой, изображения из которой выводится на монитор, и источником света.
Лампа, встроенная в колоноскоп не нагревается, что предупреждает появление ожогов слизистой оболочки кишечника во время процедуры. Для эндоскопов характерно использование галогеновых или ксеноновых ламп. При проведении колоноскопии наряду с диагностикой заболеваний кишечника можно провести некоторые минимальные хирургические операции:
- прижигание сосудов, которые кровоточат;
- удаление доброкачественных опухолей или полипов;
- возобновление нормальной проходимости кишечника после возникших спаечных процессов или рубцовых изменений;
- извлечь инородное тело из толстого кишечника.
Показания к применению:
- боли по ходу кишечника;
- затруднение опорожнения кишечника;
- хронические запоры;
- вздутие кишечника;
- появление в кале крови, слизи или гноя;
- изменение в общих анализах крови (снижение уровня эритроцитов и гемоглобина, увеличение скорости оседания эритроцитов (СОЭ)), которые развиваются без видимых на то причин;
- появление в анализе крови онкологических маркеров, которые являются специфичными для толстого кишечника;
- подозрение на доброкачественную или злокачественную опухоль толстого кишечника;
- полипы толстого кишечника;
- дивертикулы (врожденное или приобретенное выпячивание слизистой оболочки в просвет кишки) толстого кишечника;
- подозрение на желудочно-кишечное кровотечение;
- наблюдение пациентов с неспецифическим язвенным колитом и болезнью Крона;
- при подготовке пациента к гинекологическим операциям (рак шейки матки, матки или ее придатков, эндометриоз).
С помощью колоноскопии можно определить:
- цвет, структуру, сосудистый рисунок слизистой оболочки толстого кишечника;
- диаметр стенок, моторную функцию кишечника;
- воспалительный процесс, наличие эрозий, язвенных дефектов, кровотечений из стенки толстой кишки;
- полипы, дивертикулы, доброкачественные или злокачественные новообразования толстого кишечника;
- геморроидальные узлы, кровотечение из них, стадию геморроя;
Так же колоноскопия позволяет выполнить биопсию (прижизненное взятие ткани органа) толстой кишки, при помощи которой можно определит любое воспаление, бактериальную или грибковую инфекцию, стадию и вид опухоли.
Подготовка пациента к процедуре
За 4 – 5 дней до назначенного обследования пациент соблюдает диету, которая исключает продукты, раздражающие желудочно-кишечный тракт и вызывающие вздутие живота. К данным продуктам относят:
- свежие овощи и фрукты;
- жирное, жаренное, острое мясо животных, птицы и рыбы;
- бобовые продукты (чечевица, горох, фасоль, спаржа, кукуруза);
- грибы;
- консервы и консервацию;
- соусы, кетчупы, майонез, горчицу;
- газированные напитки;
- шоколад, конфеты, сдобная выпечка;
- алкогольные напитки.
Непосредственно за 6 – 12 часов до процедуры необходимо полностью очистить кишечник от каловых масс. Существует 2 метода подготовки:
- Вечером, накануне обследования выполнить несколько клизм из прохладной кипяченой воды (3 – 5) по 2 – 3 литра в каждой. Данная процедура будет эффективна тогда, когда кишечник промоется до чистых вод.
- Второй метод очистки кишечника более мягкий и не причиняет столько неудобства.
Препаратами выбора для данной процедуры является мягкое слабительное Форлакс или Фортранс. 64 г данного препарата (Фортранс – это 1 упаковка, Форлакс – это 3 упаковки) необходимо растворить в одном литре слегка подогретой кипяченой воды. На 15 – 20 кг массы тела используется 64 г препарата, т.е. на среднестатистического взрослого человека необходимо 3 – 4 пакетика Фортранса или 9 – 12 пакетиков Форлакса. Прием препарата: слабительное необходимо принять за 2 – 2,5 часа, при чем, в первые 15 минут необходимо выпить 0,5 литра раствора. Эффект наступает через 3 – 4 часа после окончания приема. После полной очистки кишечника с вечера, если колоноскопия назначена на утро, прием еды и жидкости строго запрещен. Если обследование назначено в вечернее время разрешается употребление небольшого количества жидкости.
Проведение колоноскопии
Пациента просят лечь на спину и согнуть ноги с коленных суставах, при этом врач-эндоскопист осматривает область ануса и выполняет пальцевое исследования толстой кишки для исключения опухоли прямой кишки или внутреннего геморроя, которые могут травмироваться в ходе обследования. Далее врач постепенно начинает вводить гибкую часть колоноскопа в анус и одновременно подавать в кишечник воздух, для того чтобы улучшить видимость и продвижение колоноскопа. В ходе обследования Вас могут попросить развернуться на правый или на левый бок, надуть живот, задержать дыхание. Следует очень четко выполнять все рекомендации врача. Колоноскопия длится от 4 до 15 минут. Обследование довольно болезненное и травматичное. Для того чтобы снизить болевую чувствительность в некоторых клиниках используют спазмолитические средства внутримышечно (но-шпа, баралгин) для расслабления кишечника, а также местное обезболивание ануса и кишечника растворами новокаина, лидокаина.
Осложнения, возникающие в ходе обследования:
- эрозии слизистой оболочки кишечника;
- чрезмерное вздутие кишечника, которое сопровождается резями и болью;
- кровянистые выделения из прямой кишки;
- кровотечения из кишечника;
- перфорация (прокол) стенки кишки;
- обострение хронического геморроя;
- кровотечение из геморроидальных вен.
Противопоказания к проведению колоноскопии:
Существуют относительные и абсолютные противопоказания, к относительными относят:
- плохая подготовка кишечника к проведению обследования;
- менструация;
- алкогольное опьянение или прием наркотиков;
- беременность.
К абсолютным относят:
- кишечная непроходимость;
- острый инфаркт миокарда;
- шок (резкое снижение артериального давления);
- перитонит (воспаление листков брюшины);
- любые острые воспалительные процессы в организме;
- заболевания, связанные с нарушением свертываемости крови (гемофилия, тромбоцитопеническая пурпура и пр.);
- хронические заболевания внутренних органов в стадии декомпенсации;
- психические расстройства, неадекватное поведение пациента.


























Leave a Response