Узловые образования щитовидной железы
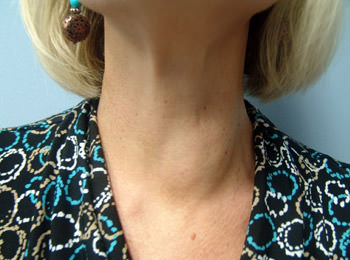
Мужчина, 48 лет, в последние 3 мес заметил образование в правой половине шеи. Образование безболезненное, симптомов компрессии нет. Сопутствующих заболеваний нет. Вы нашли в правой доле щитовидной железы узел диаметром 2 см. У пациента клинический эутиреоз, функция щитовидной железы в норме.
Каков Ваш дифференциальный диагноз?
Как нужно исследовать пациента дальше?
Пациент хотел бы знать, какова вероятность того, что это образование злокачественное.
Пациент боится хирургической операции и хочет знать, можно ли её избежать.
Узловые образования щитовидной железы — чрезвычайно распространённая патология. Приблизительно у 5% жителей США есть узлы в щитовидной железе; максимальный диаметр большинства из них менее 2 см. Абсолютное большинство таких образований доброкачественного характера. По данным ультразвукового исследования, распространённость узловых образований щитовидной железы ещё выше — более чем у 50% женщин в возрасте 60 лет, что подтверждается результатами аутопсийных исследований. Распространённость узловых образований щитовидной железы также значительно выше в районах с йодной недостаточностью. Поражения менее 1 см в диаметре называют фокальными изменениями, или микроузлами.
Чтобы выявить злокачественные поражения и уменьшить вероятность проведения ненужного хирургического вмешательства, необходима консультация эндокринолога. В результате широкого распространения ТАБ уменьшилось количество пациентов, нуждающихся в хирургическом лечении. Примерная схема обследования и лечения пациентов с узловыми образованиями щитовидной железы. Первоначальное обследование должно включать сбор анамнеза и тщательное обследование, оценку функции щитовидной железы, а при необходимости и наличия аутоантител к тиреоидной пероксидазе. ТАБ желательно выполнять под контролем УЗИ. Дополнительные обследования включают УЗИ, КТ или МРТ, определение кальцитонина плазмы крови, объёма выдыхаемого воздуха при наличии дыхательных нарушений, рентгенографию грудной клетки и сцинтиграфию щитовидной железы. Оценка концентрации тиреоглобулина необходима при послеоперационном наблюдении за пациентами с дифференцированным раком щитовидной железы, поэтому проводить её всем пациентам не имеет смысла.
ТАБ — важнейший метод диагностики заболеваний щитовидной железы, но он не всегда информативен. В 10% случаев полученный материал не удаётся интерпретировать, в 75% случаев выявляют доброкачественные образования и лишь в 5% — папиллярный, и казуистически редко анапластический или медуллярный рак. Оставшиеся 10% приходятся на фолликулярные образования, 20% из которых — фолликулярный рак. В последнем случае дифференциальную диагностику рака и аденомы можно провести только на основе выяления инвазии в капсулу, кровеносные или лимфатические сосуды. Это невозможно оценить при цитологическом исследовании материала, полученного при ТАБ, поэтому при фолликулярных образованиях необходимо хирургическое вмешательство с последующим плановым гистологическим исследованием удаленного материала. Были разработаны и рутинно используются различные диагностические критерии ТАБ. Дифференциальный диагноз для вышеупомянутого пациента представлен на рис. 3-2. Папиллярный рак щитовидной железы — это самая распространённая злокачественная эндокринная опухоль. Его распространённость несколько увеличивается во всём мире, особенно у молодых женщин. Это можно объяснить улучшением диагностики ранних и скрытых поражений. Частота новых случаев папиллярного рака составляет 2,3 на 100 ООО у женщин и 0,9 на 100 000 у мужчин в год. Каждый год в Великобритании диагностируют 900 новых случаев этого заболевания и 250 смертельных случаев. При адекватном лечении прогноз чрезвычайно благоприятный: более 90% лиц, у которых болезнь была диагностирована в среднем возрасте, живут более 10 лет. Важные факторы, определяющие прогноз, — адекватность хирургического вмешательства, послеоперационная аблация радиоактивным йодом, тщательный контроль пациентов.
Необходимо рассмотреть следующие рекомендации.
Пациентов с подозрением на рак или с установленным диагнозом рака должен лечить хирург-эндокринолог или хирург с достаточным опытом в области эндокринной хирургии.
При установлении диагноза «рак щитовидной железы» пациента следует лечить в медицинском центре, оснащённом соответствующей цитологической, патологической и эндокринологической службой, отделениями лучевой терапии, генетики и онкологии.
Минимальный объём вмешательства при дифференцированном раке — тотальная лобэктомия. Тем не менее стандартной операцией является тотальная тиреоидэктомия.
У пациентов после тотальной тиреоидэктомии следует рассмотреть необходимость проведения аблации радиоактивным йодом, что улучшит диагностику рецидивов и увеличит выживаемость.
Пациентам с дифференцированным раком следует назначить левоти- роксин в дозе, вызывающей снижение уровня ТТГ. Концентрации ТТГ и тиреоглобулина следует регулярно контролировать. Повышение концентрации тиреоглобулина указывает на рецидив опухоли.
Лечение и регулярное обследование необходимо проводить при участии врачей разных специальностей.
Редкие формы рака щитовидной железы, включая медуллярную карциному, анапластический рак и лимфому, следует лечить в специализированных центрах.
Лечение рака щитовидной железы требует участия различных специалистов. Прогноз при локализованных формах заболевания благоприятный. После тотальной тиреоидэктомии и аблации радиоактивным йодом лечение пациента начинают с супрессивных доз левотироксина. Следующую сцинтиграфию с йодом проводят через 4-6 мес, а затем ежегодно. Лечение левотироксином прекращают за 6 нед до очередной сцинтиграфии и начинают приём Т3, который прекращают за 2 нед до введения радиоактивного йода. Повышенная концентрация ТТГ необходима для надёжного поглощения большого количества радиоактивного йода. Использование рекомбинантного человеческого ТТГ, который назначается на фоне терапии тироксином, исключает развитие гипотиреоза. Тиреоглобулин — самый чувствительный маркёр рецидива, особенно если ТТГ не подавлен, поэтому концентрацию тиреоглобулина следует оценивать во время очередной сцинтиграфии: после успешной аблации щитовидной железы тиреоглобулин не должен определяться.
Папиллярный рак в щитовидной железе часто располагается мультифокусно. Это может быть результатом метастазирования первичной опухоли или независимого развития множественных опухолей. Шеттак и соавт. исследовали клональное происхождение мультифокального папиллярного рака у женщин путём изучения полиморфизма гена рецепторов к андрогенам на Х-хромосоме. Они подтвердили, что мультифокальный папиллярный рак во многих случаях может развиваться как независимая первичная опухоль.
Естественное течение узлов щитовидной железы небольшого размера и скрытых карцином щитовидной железы мало изучено. В действительности многие из них практически никогда не диагностируются. У папиллярного рака больший потенциал мультифокального и локального распространения, при этом папиллярные и фолликулярные поражения имеют одинаковую вероятность отдалённого метастазирования.
У вышеупомянутого пациента старше 45 лет узловое образование щитовидной железы превышает 2 см в диаметре. Показано обследование. Наиболее вероятно, что этот доброкачественный узел — доминантный гиперпластический узел МУЗ или доброкачественная аденома. Показано определение функции щитовидной железы, УЗИ и сцинтиграфия, но основным исследованием остаётся ТАБ. Если не будет обнаружена опухоль, оперативное лечение не показано, но необходимо динамическое обследование, подразумевающее УЗИ и оценку функции щитовидной железы.



























Leave a Response