Токсический эпидермальный некролиз
Токсический эпидермальный некролиз — редкое, угрожающее жизни заболевание, которое характеризуется обширным образованием пузырей и отслойкой поверхностных слоев кожи и слизистых оболочек.
Анамнез
■ Большинство пациентов с токсическим эпидермальным некролизом (80—90%) принимали лекарство за 1—3 нед. до начала заболевания. Наиболее часто ассоциируются с данным заболеванием сульфаниламиды, противомалярийные, противосудорожные, нестероидные противовоспалительные препараты и аллопуринол.
Пациенты с ВИЧ-инфекцией и некоторыми аутоиммунными состояниями, такими как системная красная волчанка, имеют больший риск заболеть токсическим эпидермальным некролизом вследствие приема лекарств.
■ Развитие токсического эпидермального некролиза ускоряется при недавней иммунизации (дифтерия—коклюш—столбняк, корь, полиомиелит, грипп), вирусной инфекции (цитомегаловирус, вирус Эпштейна—Барр, вирусы простого герпеса, ветряной оспы, гепатита А), мико плазменной инфекции, сифилисе, гистоплазмозе, кокцидоидомикозе и туберкулезе.
■ Острое состояние «трансплантат против хозяина» может ассоциироваться с токсическим эпидермальным некролизом.
■ Причина токсического эпидермального не- кролиза неизвестна. Выраженное отслоение кожи может быть вызвано увеличением запрограммированной гибели кератиноцитов (апоптоза), которая опосредуется рецептором гибели клеточной поверхности (Fas) и его лигандом (FasL). Предполагается, что анти Fas-антитела во внутривенном иммуноглобулине G (IVIG) блокируют Fas-рецептор и не дают заболеванию прогрессировать.
Клиническая картина
■ У большинства пациентов кожа становится диффузно-красной, что напоминает солнечный ожог, и болезненной с рассеянными мишеневидными очагами и пузырями. Пузыри быстро сливаются, вызывая обширное отслаивание поверхности кожи.
■ После некроза эпидермиса по всей его толщине и его отслоения (некролиза) остается блестящая красная поверхность.
■ Слабое нажатие на кожу в латеральном направлении сразу вызывает отслаивание эпидермиса.
■ На слизистых оболочках развиваются особенно болезненные эрозии.
Другие признаки
■ Некожные признаки при токсическом эпидермальном некролизе идентичны таковым при синдроме Стивенса—Джонсона (см. раздел «Синдром Стивенса—Джонсона»).
Лабораторная диагностика и биопсия
Биопсия кожи поможет отличить токсический эпидермальный некролиз от синдрома стафилококковой ошпаренной кожи. Отслаивающуюся кожу можно «намотать» на круглый деревянный аппликатор и заморозить. Этот быстрый и простой тест покажет поверхностное расщепление эпидермиса при синдроме стафилококковой ошпаренной кожи и некротизацию эпидермиса по всей его толщине при токсическом эпидермальном некролизе.
Прямая иммунофлуоресценция биоптата кожи поможет отличить токсический эпидермальный некролиз от аутоиммунных пузырных заболеваний, таких как паранеопла- стический пемфигус.
Дифференциальный диагноз
Синдром стафилококковой ошпаренной кожи.
■ Заболевание «трансплантат против хозяина».
Синдром стафилококкового токсического шока.
Синдром Кавасаки.
Острое начало паранеопластического пемфигуса.
Течение и прогноз
■ Как и при синдроме Стивенса—Джонсона, токсическому эпидермальному некролизу предшествуют лихорадка, недомогание, кашель и боли в животе.
■ Предвестниками плохого исхода являются пожилой возраст, образование пузырей на обширной площади, нейтропения, недостаточность функции почек и прием большого количества лекарств.
■ В целом смертность при токсическом эпидермальном некролизе составляет 30—50%.
■ Смертность при токсическом эпидермальном некролизе в ассоциации с острым заболеванием «трансплантат против хозяина» составляет почти 100%.
Лечение
Как и при синдроме Стивенса—Джонсона, схемы лечения фокусируются на контроле за болью, идентификации и лечении источников инфекции, отмене подозреваемого провоцирующего лекарства, удовлетворении потребностей организма в жидкости и питании, обеспечении тщательного местного лечения ран и замедлении прогресса токсического эпидермального некролиза. Пациенты с тяжелым поражением должны, при возможности, получать лечение в ожоговых отделениях.
Внутривенное введение иммуноглобулина G в дозе I г/кг в течение 3 или 5 дней способствует выживанию, если его назначают в ранний период развития токсического эпидермального некролиза.
■ Для лечения токсического эпидермального некролиза в течение многих лет приме
нялись системные кортикостероиды, однако неизвестно, улучшают они или ухудшают исход заболевания. Эти препараты могут тормозить его прогрессирование, но увеличивать риск инфекции. Если назначаются системные кортикостероиды, их следует применять в течение короткого периода и с профилактическими антибиотиками.
Лабораторная диагностика и биопсия
■ Лабораторная диагностика должна проводиться исходя из анамнеза и результатов осмотра пациента. Базовые лабораторные тесты должны проверить другие системы органов на наличие васкулита и сопутствующего заболевания.
Начальный скрининг должен включать: рентгенографию грудной клетки, полный анализ крови, анализ энзимов печени, общего белка крови, остаточного азота сыворотки крови, креатинина, электролитов, кальция, сыворотки крови, мочевой кислоты крови, СОЭ, анализ антиядерных антител и анализ мочи.
Течение и прогноз
■ Васкулит мелких сосудов кожи обычно проходит в течение I мес. Однако у некоторых пациентов развивается хронический процесс, при котором в течение лет через некоторые интервалы времени появляются группы очагов.
Лечение
Удаление провоцирующих агентов и соответствующее лечение сопутствующего заболевания обычно приводит к разрешению васкулита мелких сосудов кожи.
■ Некоторым пациентам помогают местные мероприятия с применением топических стероидов и антибиотиков.
■ Антигистамииные и нестероидные противовоспалительные препараты помогают контролировать лихорадку, миалгии и артралгии.
■ Системные кортикостероиды (преднизон 60—80 мг/день) помогают контролировать системные проявления заболевания и изъязвление кожи. Вспышку заболевания после отмены препарата предотвращают медленным уменьшением дозы в течение 3—6 нед.
■ При отсутствии эффекта от системных кортикостероидов применялись иммуносупрес- сивные препараты (циклофосфамид, метотрексат, азатиоприн и циклоспорин).
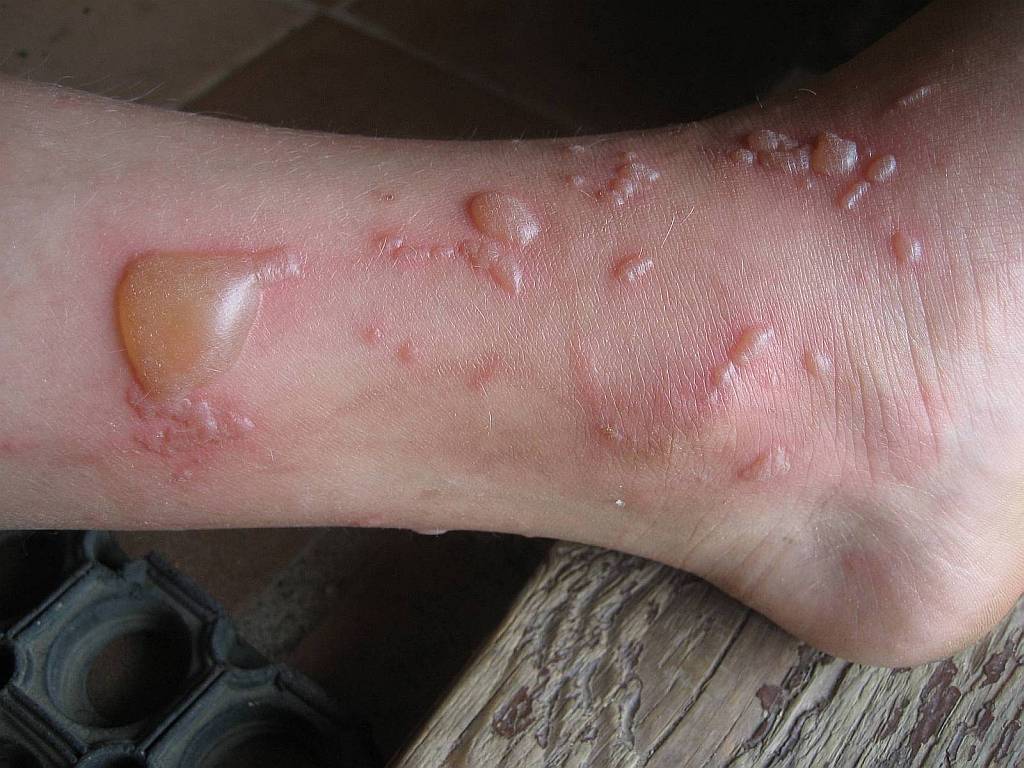
Пурпура является первым признаком васкулита гиперчувствительности. Размеры очагов варьируют от булавочной головки до нескольких сантиметров Затем они становятся пальпируемыми, узловатыми, везикулезными, буллезными, пустулезными или изъязвляются в случае поверхностной инфекции При этом очаг приобретает «материал», который можно пальпировать, отсюда термин «пальпируемая пурпура»
Размер пурпуры колеблется от булавочной головки до нескольких сантиметров. Это раннии случай с небольшим отеком.
От нескольких до множества отдельных очагов пурпуры наблюдаются чаще всего на нижних конечностях, но они могут быть на любом зависимом участке, включая спину, если пациент лежачий, или руки.
Очаги чаще всего наблюдаются на ногах и около лодыжек. Они появляются группами, и все находятся на одинаковом этапе развития. Вскоре после возникновения пальпируемой пурпуры появляется отечность. Очаги слабо зудящие или болезненные. Они разрешаются через 3 или 4 нед. и оставляют гиперпигментацию и атрофические шрамы.































Leave a Response